8月27日,由我院承办的2020年绿丝带健康呼吸行动肺癌防治多学科汇智论坛在昆明顺利召开。本次大会特别邀请了昆明医科大学第一附属医院副院长梁红敏教授、复旦大学附属中山医院呼吸与危重医学科主任白春学教授、昆明医科大学第一附属医院呼吸与危重医学科主任李薇教授、昆明医科大学第一附属医院医学检验科主任段勇教授、昆明医科大学第一附属医院呼吸与危重医学科罗壮主任、云南省第一人民医院呼吸与危重医学科主任张云辉教授、云南省第二人民医院副院长、呼吸与危重医学科邓毅书教授、中山医科大学附属第一医院呼吸与危重医学科主任周燕斌教授、中山医科大学附属第一医院医学检验科主任刘敏教授、华中科技大学同济医学院附属协和医院副院长金阳教授、雅培诊断业务中国区副总裁陈健忠先生等来自呼吸、检验、肿瘤等不同学科领域的专家和教授。

图1现场合照
大会主席昆明医科大学第一附属医院副院长梁红敏教授在致辞中提到:“肺癌作为一种高发的肿瘤,对人类的健康形成了很大威胁。1分钟有1.5个人发生肺癌,令人触目惊心。”

图2梁红敏副院长
本次大会分为五个专题七个环节,专家学者围绕肺癌早诊断早治疗主题分享了各自宝贵的见解,共同推动肺癌早诊断早治疗理念的发展。
中国肺癌防治联盟主席白春学教授说道:“因为中国和世界的肺癌负担非常重,危害极大。”从全球范围看,无论是男性还是女性,肺癌排在所有肿瘤死因的第一位。在1999年时,中国肺癌患者的5年存活率仅为8%,美国、日本分别为20%和21%。截止2019年,我国肺癌患者5年存活率提高至接近19.7%的水平,仍低于20年前美国和日本的水平。

图3白春学教授
白春学教授认为:“我们国家与美国、日本在肺癌诊治水平方面仍有差距。”如何缩小我们与美国、日本在肺癌诊治水平方面的差距?白春学教授认为:“我们要需要指南共识规范,并且要很好的落地执行。”我们国家已经有了很好的共识指南,如以白春学教授作为第一作者和通讯作者2014年在香港制定的《亚太肺结节诊治指南》《肺结节诊治中国专家共识》,但是存在诊断医师水平高低不一的情况。
白春学教授在780家肺结节分中心中抽样34家,发现了存在未执行共识指南造成过度治疗、延误诊断、难以精确评估小结节内部结构等问题。
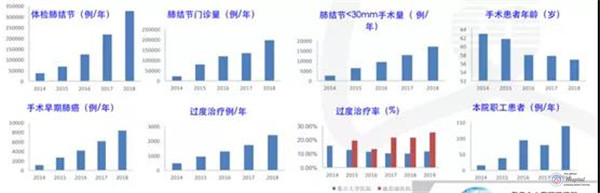
图4 34家肺结节分中心调查结果
所以,仅靠指南和传统技术诊断早期肺癌效果是有限的。正因为如此,推动人工智能(AI)评估肺结节良恶性发展是非常有必要的。
白春学教授在推动物联网医学方面作出了很大的贡献。据白春学教授介绍,其团队研发的iPathology系统,肺结节影像学特征分析精确性可达85%-95%,同时还可训练系统,使其进行深度学习,向强人工智能发展,建立精准模型,进一步提高诊断的敏感性和特异性。
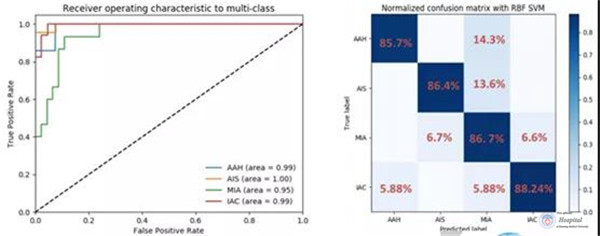
图5 iPathology肺结节影像特征分析的有效性
人工智能虽然比传统诊断方法具有一部分的优势,但是白春学教授也指出了人工智能存在局限性,目前不能直接用于临床,仍需结合医师的自身临床经验进行综合判断。
据罗壮教授介绍,当今我们国家对于肺癌的防控,主要面临三个挑战:一是肺癌早期发现困难;二是肺结节良恶性鉴别诊断难度大;
三是肺癌的诊断与鉴别诊断复杂。

图6罗壮主任
目前,肺癌筛查模型已经被证实可以作为优化筛查结果及质量的潜在工具,不同的模型用于不同的筛查人群。
据罗壮教授介绍,目前国际上主要有Bach模型、Spitz模型和利物浦LLP模型三个著名模型。国际知名医学期刊BJC在2010年发表一项研究,对比了三种模型的效果。
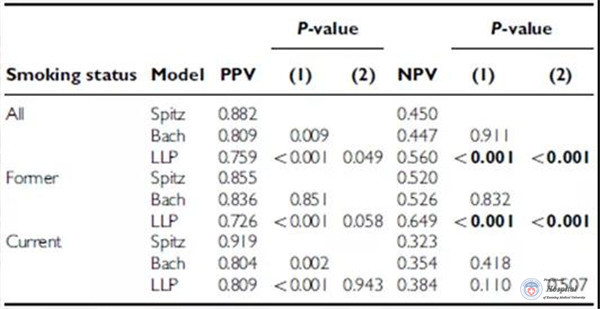
图7比较三种模型:LLP模型、Spitz模型Bach模型的区分能力和精确度
结果表明:LLP模型和Spitz模型具有相等区分能力(0.69),而Bach模型的功效显著较低(0.66;P=0.02)。Spitz模型的阳性预测值最高,而LLP模型的阴性预测值最高。Spitz模型和Bach模型的灵敏度较低,但特异性较好。
美国国家肺筛查试验(NLST)报告显示,筛查可明显改善选定的肺癌高危患者的死亡率。根据周燕斌教授介绍,国外多项肺癌筛查试验结果显示,肺结节的发现率已经从8%升至51%。
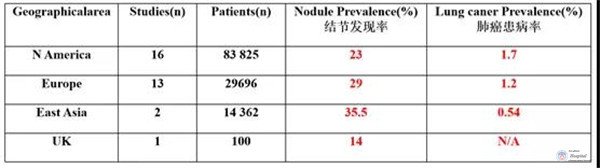
图8美国、欧洲、亚洲、英国多项肺筛查试验结果
另外,由于胸部LDCT筛查方案的执行,肺结节检出率迅速增高,因此,周燕斌教授认为:“如何鉴别肺结节良恶性已经成为了现在的临床重点。”

图9周燕斌主任
在筛查肺癌上,各种模型都具有其自身的优势和劣势。其中,LCBP模型结合了人口学特征、影像学特征和肿瘤标志物。
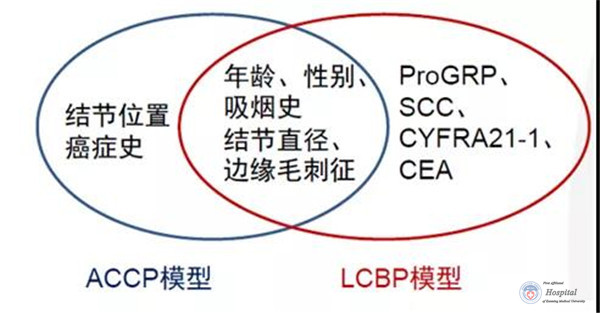
图10 LCBP模型与传统ACCP模型对比,LCBP模型比传统ACCP模型多了四种肿瘤标志物
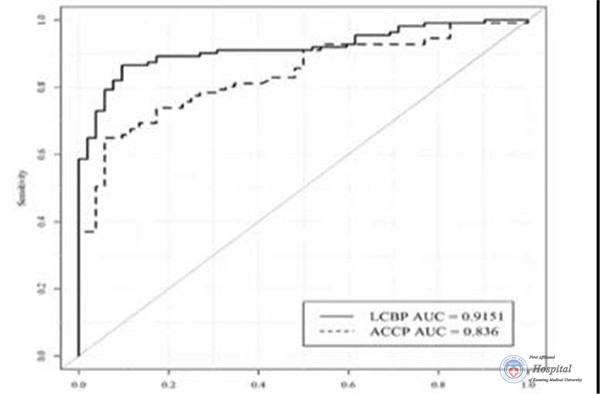
图11 ROC曲线比较两种模型诊断早期肺癌的有效性
ROC曲线显示了在国内人群中,LCBP模型比传统ACCP模型具有更高的准确性,ROC判断的曲线下面积较ACCP有明显提升,p值<0.01。
所以,周燕斌教授认为,在诊断效能上,LCBP模型优于传统ACCP模型。
临床工作中,对于肺部小结节良恶性的鉴定是非常重要的。近年来,肿瘤标志物在肺癌早期诊断中越来越被重视,那么,检验学科如何为临床医生诊断早期肺癌更好地赋能?来自中山医科大学第一附属医院检验科的刘敏主任向我们分享她的观点。

图12刘敏主任
在检验科日常工作中有时会遇到检验结果与临床医生诊断存在出入、不同医院之间的检验结果也会存在差异等情况,面对结果差异的情况,刘敏教授认为我们首先需要对分析系统可能存在的干扰因素有很好的了解。分析系统的干扰因素主要分为内源性干扰和外源性干扰。
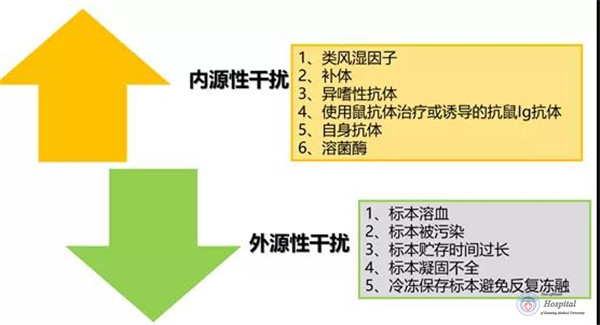
图13内源性和外源性常见干扰因素
肿瘤标志物出现假阳性也是困扰很多临床医生和检验科医生的问题。如果肺癌主要的肿瘤标志物出现阳性结果,刘敏教授提醒,首先需要根据阳性结果的程度鉴别以下几种疾病:
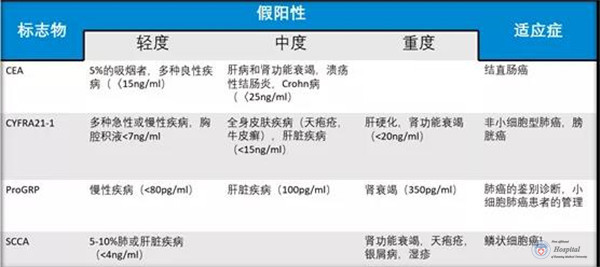
图14主要肺癌肿瘤标志物假阳性的原因和适应症
如何更好发挥肿瘤标志物在肺癌早期诊断的临床应用价值,刘敏教授提出了以下几条建议:
1.合理选择2-3项灵敏度高、特异性互补的肿瘤标志物组合进行联合检测;
2.每个肿瘤患者对于各种肿瘤标志物有自己的基础水平,健康人群参考范围上限并无很大意义,提倡建立个体参考值;
3.每个患者肿瘤标志物水平相对于其个体参考值的动态变化才是至关重要的;
4.同一患者在治疗前后及随访中,应采用同一种方法和试剂进行检测。
本次大会延续了往届多学科交流的传统,不仅有呼吸学科的专家学者,也有检验学科的专家学者。
在大会讨论环节,各位专家学者就本次大会主要内容各抒己见。
周燕斌教授回答现场提问时提到使用肺癌筛查模型可以增加我们对于肺癌的判断能力,但是我们作为临床医生要更多结合临床信息去综合判断,对于模型判断为阴性的病人,我们也要谨慎对待。对于肺癌筛查模型,罗壮教授认为:“对于有年龄因素、抽烟史、有肺癌家族史等高危因素的人群,比较适合做LCBP模型的检测,不建议把LCBP模型用于所有体检人群。”
谈及“AI技术发展会不会逐渐代替医生”,邓毅书教授认为:“AI技术能代替一部分人工的工作,但是肯定不会代替所有。我不会太担心呼吸科医生会被AI代替,AI对呼吸科医生有很好的补充作用。”
来自昆明医科大学第一附属医院医学检验科的段勇教授在最后总结时提到,本次大会促进了呼吸学科与检验学科共同交流探讨关于肺癌的诊治。在医学多学科融合发展的时代,肺癌的诊治不仅是呼吸学科的范畴,也缺少不了检验学科的参与,多学科融合能更好地帮助我们防治肺癌。

图15段勇主任
“其他疾病早一点防治和晚一点防治可能问题没那么严重,但是呼吸道疾病如果防治晚了,患者命可能就保不住了,气道问题是令临床医生害怕的。”段勇教授说道,“检验学科应该与呼吸学科共同把肺癌防治工作做好。”


